Wróć
Wróć

Grzybica stóp i paznokci – leczenie i profilaktyka
Rodzaje grzybicy paznokci
Grzybica paznokci to nawrotowe i przewlekłe schorzenie, które stanowi poważny problem społeczny i epidemiologiczny. Szacuje się, że zmaga się z nią 2–8% społeczeństwa i odpowiada ona za około 50% wszystkich przypadków wśród infekcyjnych schorzeń paznokci. Czynnikiem wywołującym grzybicę paznokci są w przeważającej części dermatofity (głównie Trichophyton rubrum i Trychophyton mentagrophytes var. granulare), które przyczyniają się do blisko 80% wszystkich przypadków choroby. Grzyby drożdżopodobne, głównie Candida albicans, stanowią znacznie mniejszy procent (niecałe 20% przypadków), a najrzadszą przyczyną grzybicy paznokci pozostają grzyby pleśniowe, zwłaszcza Scopulariopsis brevicaulis (2–11% przypadków).
Grzybica paznokci może obejmować jedną lub jednocześnie kilka płytek paznokciowych. Charakteryzuje się obecnością zmian przerostowych lub zanikowych, zmian kształtu powierzchni paznokcia oraz kruchością i łamliwością paznokci. Grzybica jest przyczyną stopniowych zmian zabarwienia paznokcia na kolor żółto-brązowy, mlecznożółty lub zielono-brązowy. W jej przebiegu dochodzi do pogrubienia płytki paznokciowej, jej pofałdowania i zmatowienia. Zdeformowane paznokcie często przybierają formę szponowatą lub rurkowatą.
Biorąc pod uwagę mechanizm zakażenia i obraz kliniczny, wyróżnia się pięć odmian grzybicy paznokci.
- Dystalna i boczna podpaznokciowa onychomikoza (DLSO)
Jest to najczęściej występujący typ grzybicy paznokci, który wywołują dermatofity gatunku Trichophyton rubrum oraz grzyby pleśniowe. Drobnoustroje wnikają od strony dystalnej (dalszej) oraz bocznej krawędzi paznokcia i tworzą w płytce paznokciowej kanały wypełnione gazem. Z czasem grzybnia zajmuje łożysko paznokcia, czyli tkankę znajdującą się pod płytką paznokcia. Widocznym objawem tego typu grzybicy jest zmętnienie płytki, oddzielenie się jej od łożyska, żółto-brązowe przebarwienia oraz pogrubienie i rogowacenie płytki.
- Proksymalna podpaznokciowa onychomikoza (PSO)
W tym typie grzybicy zakażenie następuje od strony obrąbka naskórkowego w części proksymalnej (bliższej) paznokcia. Dochodzi wówczas do zbielenia paznokcia, wykruszania jego bliższej części oraz odsłonięcia rogowaciejącego łożyska paznokcia. Proksymalna podpaznokciowa onychomikoza rozwija się najczęściej w wyniku urazu paznokcia, ale również u pacjentów zmagających się z cukrzycą oraz chorobami autoimmunologicznymi.
- Powierzchowna biała onychomikoza (SWO)
W jej przypadku grzyby zajmują powierzchnię płytki paznokcia i wywołują przebarwienia oraz kremowobiałe naloty na paznokciu. Znacznie rzadziej spotyka się postać czarną powierzchownej onychomikozy.
- Wewnątrzpłytkowa onychomikoza (EO)
Ten rodzaj grzybicy polega na bezpośrednim zajęciu płytki paznokcia od strony wolnego brzegu. Drobnoustroje nie przenikają do łożyska paznokcia, dlatego nie obserwuje się rogowacenia podpaznokciowego. Widocznym objawem jest natomiast blaszkowate złuszczanie i plamiste przebarwianie płytki.
- Całkowicie dystroficzna onychomikoza (TDO)
Jest to wtórny efekt zakażenia grzybiczego paznokcia i stanowi ostatni etap wszystkich wcześniej wymienionych typów grzybicy. Dochodzi w niej do wykruszania płytki paznokciowej, biało-żółto-brązowych przebarwień, rogowacenia podpaznokciowego i zniszczenia całej płytki paznokcia.
Grzybica paznokci – czynniki ryzyka
Istnieje wiele czynników zwiększających ryzyko wystąpienia grzybicy paznokci. Można wśród nich wyróżnić:
- czynniki niemodyfikowalne – płeć męska i starszy wiek;
- czynniki modyfikowalne:
- ogólnoustrojowe – zaburzenia immunologiczne, choroby endokrynne (głównie cukrzyca i niedoczynność tarczycy);
- miejscowe – choroby skóry (łuszczyca, liszaj płaski), nadmierna potliwość, suchość skóry, zaburzenia ukrwienia kończyn;
- środowiskowe – przebywanie w wilgotnym i gorącym klimacie, korzystanie z publicznych kąpielisk i saun, niepoprawne nawyki higieniczne, noszenie butów i skarpet wykonanych ze sztucznych materiałów, przyjmowanie niektórych leków (cytostatyków, antybiotyków, sterydów).
Leczenie grzybicy paznokci
Proces leczenia onychomikozy jest trudny, długotrwały i nie zawsze wysoko skuteczny, jednak bardzo istotny. Nieleczona grzybica może bowiem doprowadzić do całkowitego zniszczenia płytki paznokcia, bólu pod naciskiem obuwia i utrudnionego poruszania się. W zależności od stopnia zaawansowania stosuje się leczenie miejscowe, ogólne, skojarzone lub chirurgiczne.
Leczenie miejscowe
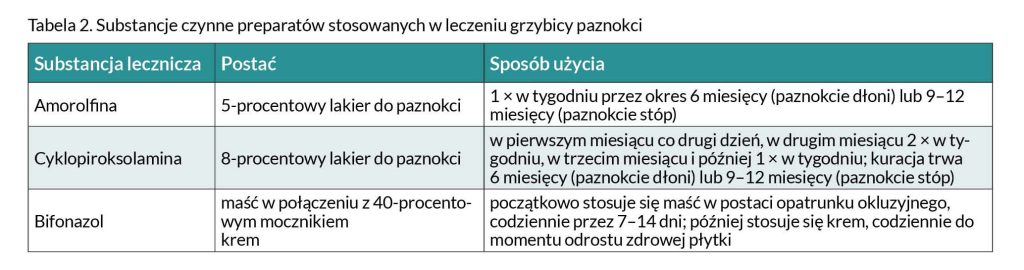
Leczenie miejscowe polega na stosowaniu preparatów w formie lakierów, żeli, kremów lub maści zawierających substancje czynne wymienione w Tabeli 2.
Warto poradzić pacjentowi, aby przed aplikacją preparatu spiłować i skrócić paznokcie jednorazowym pilnikiem. Takie działanie pozwoli na głębsze wniknięcie leku i pozwoli na uniknięcie rozprzestrzenienia się zakażenia na zdrowe obszary. Należy również podkreślić, aby pacjent kontynuował leczenie w ustalonym czasie pomimo następującej poprawy i ustąpienia objawów. Dzięki temu możliwe jest całkowite wyleczenie i uniknięcie zakażenia grzybiczego w przyszłości.
Leczenie ogólne
Leczenie ogólne polega na doustnym podawaniu leków przeciwgrzybiczych. Obecnie zastosowanie znajdują trzy leki, które przyjmuje się w następujący sposób:
- itrakonazol – 200 mg na dobę przez okres 6 tygodni (grzybica paznokci dłoni) lub 12 tygodni (grzybica paznokci stóp);
- terbinafina – 250 mg na dobę przez odpowiednio 6 lub 12 tygodni;
- flukonazol – 150 mg na tydzień przez odpowiednio 3 lub 6 miesięcy.
Proces leczenia onychomikozy jest trudny, długotrwały i nie zawsze wysoko skuteczny, jednak bardzo istotny. Nieleczona grzybica może bowiem doprowadzić do całkowitego zniszczenia płytki paznokcia, bólu pod naciskiem obuwia i utrudnionego poruszania się.
Leczenie skojarzone
Jednoczesne stosowanie leków działających ogólnoustrojowo i miejscowo to obecnie jedna ze skuteczniejszych metod leczenia grzybicy paznokci. Dzięki zastosowaniu takiego schematu leczenia możliwe jest skrócenie czasu stosowania leków doustnych w porównaniu z monoterapią. Przykładowe połączenia leków to:
- itrakonazol + cyklopiroksolamina
- terbinafina + cyklopiroksolamina
- terbinafina + amorolfina
- flukonazol + amorolfina
Leczenie chirurgiczne
Leczenie chirurgiczne polega na mechanicznym lub chemicznym usunięciu fragmentów lub całej uszkodzonej płytki. Zostaje zastosowane w przypadku bardzo zaawansowanych postaci grzybicy paznokci oraz w dystalnej i bocznej podpaznokciowej onychomikozie. Wskazaniem do leczenia chirurgicznego jest również nieskuteczność innych metod spowodowana upośledzeniem penetracji leków w głąb paznokcia.
Profilaktyka grzybicy stóp i paznokci
Aby zapobiegać występowaniu grzybicy stóp i paznokci oraz cieszyć się ich dobrą kondycją, istotnych jest kilka kwestii:
- właściwa higiena – zaleca się regularne mycie stóp oraz ich dokładne osuszanie;
- ochrona stóp – należy unikać poruszania się boso w publicznych miejscach, szczególnie saunach czy basenach;
- właściwe obuwie i skarpety – niezalecane jest noszenie ciasnego, nieprzewiewnego obuwia i skarpet, w których nogi się pocą;
- własne przybory do pielęgnacji – należy używać własnego ręcznika oraz wszelkich narzędzi do pielęgnacji stóp i paznokci: pilników, nożyczek, cążek;
- odpowiednia wilgotność – wskazane jest unikanie wilgotnych miejsc oraz dbałość o właściwy poziom wilgoci w domu;
- kontrola poziomu cukru – osoby, u których dochodzi do znacznego wzrostu poziomu glukozy we krwi, są znacznie bardziej podatne na rozwój grzybicy, dlatego należy stale monitorować poziom cukru we krwi i zapobiegać jego wzrostom;
- preparaty ochronne – osoby narażone na występowanie grzybicy powinny stosować preparaty chroniące przed zakażeniem grzybiczym, np. aerozole czy zasypki.
Źródła:
Nockowski P. Charakterystyka najczęstszych dermatoz skóry stóp. Kosmetologia Estetyczna 2016; 3(5): 223–230.
Kamińska-Winciorek G, Brzezińska-Wcisło L. Grzybica stóp u pacjentów ze schorzeniami dermatologicznymi na podstawie badań własnych. Postępy Dermatologii i Alergologii 2005; 3(22): 148–155.
Gradowicz B. Grzybica paznokci. Czynniki ryzyka, profilaktyka, metody leczenia i pielęgnacji. Kosmetologia estetyczna 2019; 8(5): 599–602.
Baran W, Batycka A, Baran E. Postępy w rozpoznawaniu i leczeniu grzybicy paznokci. Postępy Dermatologii i Alergologii 2006; 3(23): 105–110.
Gawrońska P, Brzewski P. Dermatozy u sportowców. Medicina Sportiva Practica 2015; 2(16): 30–33.
Trzmiel D, Lis-Święty A, Bergler-Czop B. Klinika zakażeń grzybiczych skóry i jej przydatków w praktyce lekarza rodzinnego – problem ciągle aktualny, Medycyna Ogólna i Nauka o Zdrowiu 2011; 4(17): 212–217.